جراحة الشريان السباتي و وضع الدعامات
تضيق الشريان السباتي و خطر السكتة الدماغية : هام
Sténose de la carotide interne et risque d’accident vasculaire cérébral
بقلم د. حميد شنان
يمكن أن يؤدِّي تراكمُ موادَّ مُعيَّنة ضمن أكبر الشريانين في العُنق إلى إعاقة أو توقُّف تزويد الدماغ بالدم. وهذا ما يُسمّى تضيُّق الشِّريان السباتي أو مرض الشريان السباتي Sténose carotidienne. قد يؤدِّي انسدادُ الشرايين في منطقة العنق إلى حدوث السكتات. يساعد هذا البرنامجُ التثقيفي على فهم مرض الشريان السباتي بشكل أفضل، كما يساعد على معرفة أسبابه، ومضاعفاته، وتشخيصه، وكيفية مُعالجته.
لمحة عن تشريح الشرايين السباتية:
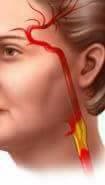
يقوم وعاءان دمويَّان كبيران، موجودان في الجزء الأمامي من العُنق، بتزويد الدماغ بالدم. يُدعى هذان الوعاءان الدمويان بإسم الشِّريانين السباتيين. يقوم الشريانان السُّباتيان بتوصيل الدم إلى الشرايين في الدماغ.
أعراض تضيق الشريان السباتي وأسبابه :
لا يُسبِّب مرض الشريان السباتيِّ أيَّةَ أعراضٍ في مراحله المبكِّرة، ولا يُدرك الناس أنَّهم يُعانون من مشكلة حتَّى يتعرَّضوا للإصابة بسكتة دماغيَّة. تحصل السكتةُ الدماغيّة عندما لا يتلقَّى الدماغ كمِّية كافية من الدم. قد يسبِّب النقصُ المفاجئ في كمِّية الدم التي تصل إلى الدماغ حدوث “سكتة صغيرة”، أو ما يُسمَّى النوبة الإقفاريَّة العابرة” أو “نوبة نقص التروية العابر” (Accident ischémique transitoire AIT) . قد تشمل أعراضُ نوبة نقص التَّروية العابِر شعوراً بالخدر والضَّعف وصعوبة في الكلام أو الرُّؤية. ولا تستمرُّ هذه الأعراض إلاَّ فترة قصيرة من الزمن، علميا أقل من 24 ساعة.
تحدث السكتاتُ الدماغيَّة عندما يستمرُّ النقص في كمِّية الدم الواصل إلى الدماغ فترةً طويلة. يُمكن أن يؤدِّي تضرُّر الدماغ الناجم عن السكتة إلى فقدان القدرة على النطق أو التناسق. وقد يحتاج ذلك إلى دخول المستشفى. يمكن أن تسبِّب السكتاتُ الكبيرة الموت أيضاً. يتعرَّض حوالي ثلث الناس الذين سبق أن أُصيبوا بنوبات إقفارية عابرة إلى سكتات أكثر خطورة في المستقبل. عندما يُسدُّ الشريان، فإنَّ الدم لا يستطيع الوصول إلى الدماغ. هكذا يبدو الشريان الطبيعيُّ إذا تمَّ قطعه من المنتصف. لاحظ الجدران الملساء للشريان. تبدو الشرايينُ بهذه الصورة عند الأطفال واليافعين. يمكن أن تُسدُّ الشرايين بواسطة اللُّويحات التي تتألَّف من الكولستيرول، وحُطام الخلايا، ومواد أُخرى. عندما تسمك طبقة هذه اللويحات، لا تصل الكمية الكافية من الدم الى الدماغ. تُدعى هذه الحالةُ تصلُّبَ الشرايين. يُمكن أن تنفصل قطعة صغيرة من الترسُّبات على جدار الشريان، وتطفو سائرة مع الدم حتَّى تصل إلى الدماغ. يُمكن أن تدخل هذه القطعةُ في أحد الشرايين الصغيرة ضمن الدماغ، وتُغلقه مُسبِّبةً حدوث السكتة.
تشخيص تضيق الشريان السباتي :
بما أنَّ مرض الشريان السباتيِّ لا يسبِّب أعراضاً في مراحله المُبكِّرة، فإنَّ من الضروريِّ القيام بزيارات مُنتظمة إلى أخصائي الأوعية لكشف المشاكل في وقت مُبكِّر. و خاصة بالنسبة لمرضى السكري و المدخنين و مرضى القلب ابتداءا من سن 50 سنة. من بين العلاماتُ التي تدلُّ على الإصابة بمرض الشريان السباتي، والتي يُمكن أن تُكشف خلال فحص سريريٍّ روتينيٍّ، هي:
– صوت يُشبه النفخة يُسمَّى “الصفير الوعائي”، يصدر عن الشريان السباتي souffle carotide؛
– وجود قطع من الكولستيرول الأصفر في الأوعية الدمويَّة في قعر العين؛
– الشعور بدوخة أو ألم في الرأس لدى كبار السن…
يُمكن أن يقوم جراح الأوعية بفحص الشرايين بواسطة اختبار الدُّوبلر ” الصدى الملون” echodoppler vasculaire، وهو فحص يعتمد على الأمواج الصوتيَّة التي تنعكس مرتدةً عن خلايا الدم، وذلك لإنشاء صور متحرِّكة لتيَّار الدم. وربَّما يطلب الجراح أيضاً إجراء فحوص شعاعيَّة يجري في أثنائها حقنُ أصبغة خاصَّة في الشرايين. وتجعل هذه الأصبغة الشرايين مرئيَّة عند التقاط الصور. ومن هذه الفحوص:
– تصوير الأوعية بالرنين المغناطيسي Angio-IRM؛
– تصوير الأوعية الطبقي المحوري Angioscanner spiralé؛
– تصوير الأوعية الدماغيَّة Angiographie.
علاج تضيق الشريان السباتي :
إذا كان التضيق في الشريان السباتي خفيفاً، فإنَّ جراح الأوعية ينصح المريض ببعض التَّغييرات في نمط حياته لمنع تقدم درجة التضيق وحدوث السكتات الدماغيَّة. تشمل هذه التغييراتُ في نمط الحياة ما يلي:
▪ الامتناع عن التدخين؛
▪ تناول طعام صحيٍّ يحتوي على كمية قليلة من الدهون؛
▪ التمتُّع بالحيويَّة والنشاط وممارسة التمارين الرياضيَّة؛
▪ الامتناع عن تناول الملح؛
▪ ضبط سكَّر الدم إذا كان الشخص مريضاً بالسكَّري؛
▪ المحافظة على ضغط الدم ضمن الحدود الطبيعيَّة.
يمكن اللجوءُ إلى استعمال الأدوية أيضاً لمعالجة بعض أسباب مرض الشريان السباتي، وقد ينصح جراح الأوعية باستعمال أدوية من أجل:
▪ خفض ضغط الدم؛
▪ خفض الكولستيرول؛
▪ منع تكوُّن الجلطات الدمويَّة.
كل هذا في إطار معالجة عوامل خطر تصلب الشرايين، فالأدوية تمكن من تثبيت واستقرار الحالة، وللأسف لا تمكن من خفض نسبة التضيق الموجود أصلا عند الكشف، وهنا تظهر أهمية المراقبة الدورية للشرايين الرقبة عن طريق الفحص بالصدى الملون، وذلك في عيادات الاستكشافات الوعائية ذات الخبرة في هذا المجال.
يناقش الطبيب العام أو أخصائي الطب الباطني ( interniste ou cardiologue) مع مريضه الأدوية المناسبة لحالته. ولكن يجب عدم اللجوء إلى أيِّ نظام علاجيٍّ دون مناقشته أوَّلاً مع الجراح.
▪ في حالات التضيق السباتي الخفيف والغير عرضي (sténose carotide asymptomatique et de moyen degré moins de 70°)، يتم الاكتفاء بالمراقبة الدورية بالصدى الملون كل 6 إلى 12 شهر في عيادات الجراحة الوعائية. كما يتم إجراء تقصي مبكر عن وجود أمراض وعائية أخرى كقصور شرايين الأطراف أو التمدد الأورطي (Anevrysme).
▪ قد تدعو الحاجةُ إلى اللجوء للجراحة إذا لم تنجح الأدوية وتغيير أسلوب الحياة للسيطرة على مرض الشريان السباتيِّ.
بالنسبة للعلاج الجراحي، يُعدُّ استئصال باطنة الشِّريان السُّباتي (thromboendarterectomie TEA) أكثر و أأمن الإجراءات الجراحية الوعائية استعمالاً لمعالجة مرض الشِّريان السُّباتي، حيث يقوم جراح الأوعية خلال هذا الإجراء بفتح الشريان السباتيِّ عبر شقٍّ في مقدِّمة العنق، ثم يفتح الشِّريان السُّباتي المصاب، ويزيل الإنسداد عن جدرانه الداخلية. قد لا يكون من الممكن استئصال باطنة الشريان السباتي في بعض الأحيان، وعندها قد يقوم الجراح يإجراء ما يُدعى “رأب أو توسيع الشريان” (Angioplastie et pose de stent) مع وضع دعامة. يتم أثناء عملية رأب الوعاء إزالة الإنسداد وفتح الشريان باستعمال بالون، ثم توضع دعامة للمحافظة على الشريان مفتوحاً وتقويته. وعادة ما يتم ذلك عن طريق إدخال قسطرة طويلة في الشراييين. إنّ هذا النوع من العلاج يخصص فقط للمرضى الذين لا يتحملون التخدير أو في حالات خاصة جداً سنفصلها لاحقا. من الممكن أن تكون للقسطرة مضاعفات سنتطرق إليها في مقال آخر إن شاء الله.
بعد العملية، تستمر معالجة عوامل خطر تصلب الشرايين، كما تتم المراقبة الدورية بالصدى الملون كل سنة.
- Category
- علاجات متطورة / ميادين الكفاءة

